Le diagnostic
Le diagnostic d'une neuropathie héréditaire
Diagnostiquer une neuropathie périphérique héréditaire peut être un processus complexe.
Les symptômes apparaissent souvent progressivement et peuvent varier fortement d’une personne à l’autre.
Le diagnostic repose généralement sur une combinaison d’examens cliniques, d’analyses neurologiques et de tests génétiques permettant d’identifier l’origine de la maladie.
Parcours diagnostique recommandé
Mieux comprendre, pour mieux orienter
L’apparition de symptômes neurologiques inhabituels constitue souvent le premier signal d’alerte d’une possible maladie neurologique rare.
Ces signes peuvent être discrets au départ, intermittents ou fluctuants, mais ils méritent une attention particulière lorsqu’ils persistent, évoluent ou s’accumulent.
Reconnaître ces signaux précocement permet d’éviter des années d’errance médicale et de mieux orienter les personnes concernées vers une prise en charge adaptée.
Premiers signes d’alerte
Certaines manifestations doivent inciter à consulter, en particulier lorsqu’elles ne trouvent pas d’explication mécanique évidente :
-
Symptômes fluctuants ou migrateurs
(fourmillements, engourdissements, zones de faiblesse transitoires)
-
Perte de force musculaire localisée ou généralisée
-
Paresthésies inhabituelles
(décharges électriques, brûlures, picotements persistants)
-
Diminution progressive de fonctions motrices ou sensitives
Les antécédents familiaux de neuropathies, de faiblesse musculaire ou de maladies neurologiques non diagnostiquées constituent également un élément d’alerte majeur et doivent orienter vers une évaluation spécialisée.
Tous droits réservés Copyright | © 2026 Au-delà des Nerfs
Tous droits réservés Copyright | © 2026 Au-delà des Nerfs
Consultation spécialisée
Face à ces signaux, une consultation auprès de spécialistes est essentielle :
neurologue, neurophysiologiste et, selon le contexte clinique, généticien.
Ces professionnels travaillent souvent en réseau afin de distinguer les atteintes :
-
héréditaires,
-
inflammatoires,
-
compressives,
-
ou acquises.
L’évaluation clinique repose sur un examen approfondi incluant :
-
les réflexes,
-
la sensibilité,
-
la coordination,
-
la marche,
-
et la force musculaire.
Examens diagnostiques complémentaires
Électrodiagnostic (EMG)
-
Étude des vitesses de conduction nerveuse (motrice et sensitive)
-
Analyse des potentiels moteurs et sensitifs
Ces examens permettent d’identifier des atteintes segmentaires, diffuses ou héréditaires du système nerveux périphérique.
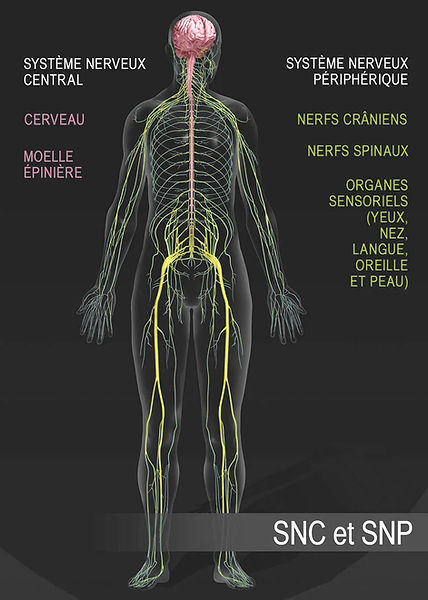
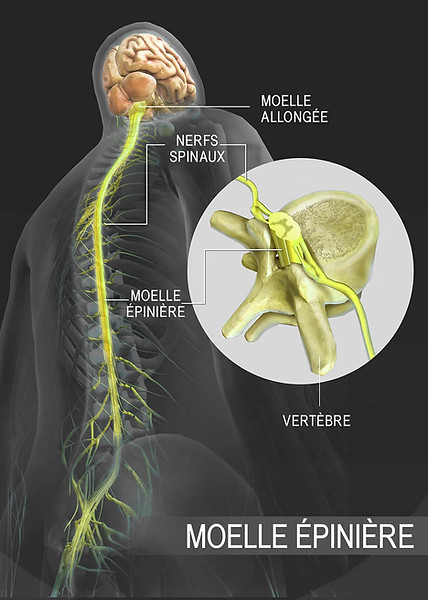
Imagerie médicale
-
IRM cérébrale et médullaire
-
Neurographie IRM ciblée si nécessaire
Objectif : exclure une atteinte centrale (cerveau, moelle épinière) ou une cause compressive
(canal lombaire, tunnel carpien, tarse, radiculopathies, etc.).

Tests génétiques
Indiqués en cas de suspicion de neuropathie héréditaire
(ex. HNPP, Charcot-Marie-Tooth,…).
-
Recherche de mutations connues
-
Panels ciblés ou séquençage génétique étendu (NGS)
Ces analyses permettent souvent de confirmer le diagnostic et d’orienter les familles vers un conseil génétique adapté.
Biopsie nerveuse ou musculaire
Réalisée uniquement lorsque les examens précédents ne suffisent pas.
Elle permet une analyse histologique fine :
-
structure du nerf ou du muscle,
-
signes de démyélinisation,
-
inflammation ou dégénérescence.
Diagnostic différentiel
Une étape déterminante
L’un des défis majeurs des neuropathies périphériques héréditaires (NPH) est de les distinguer d’affections plus courantes.
Le diagnostic différentiel inclut notamment :
-
neuropathies métaboliques
(diabète, alcool, carences)
-
neuropathies inflammatoires ou auto-immunes
(Guillain-Barré, CIDP, lupus…)
-
compressions nerveuses fréquentes
(canal carpien, tarse, radiculopathies)
-
maladies neuromusculaires ou dégénératives acquises
Cette étape est essentielle pour éviter des erreurs de prise en charge et réduire l’errance diagnostique, encore trop fréquente dans le domaine des maladies rares.
Pourquoi ce parcours est essentiel
Un diagnostic posé tardivement n’est jamais neutre.
Il conditionne l’accès aux soins, à la reconnaissance, aux aides et à l’accompagnement psychologique et social.
Mieux comprendre le parcours diagnostique, c’est donner aux personnes concernées des repères, des outils, et surtout une légitimité face à la complexité de leur parcours.